Vorzeitiger Samenerguss
Vorzeitiger Samenerguss (Ejaculatio praecox) Definition
Ejaculatio praecox (Synonyma: vorzeitiger Samenerguss, premature ejaculation) ist eine der häufigsten Störungen männlichen Sexualverhaltens. Sie wird bis zum heutigen Tage sehr unterschiedlich definiert. Während an mancher Stelle rein qualitative Masstäbe angesetzt werden, d.h. die Befriedigung der Partnerin zur Beschreibung des Phänomens herangezogen wird, sehen andere Wissenschaftler quantitative Aspekte im Mittelpunkt und definieren E.p. in Sekunden oder Anzahl von Beckenbewegungen, die der betroffene Mann ausführen kann, bevor er ejakuliert.
Nach Sigusch (1979 b) und Kockott (1979) liegt immer dann eine E.p. vor, wenn der Ejakulationsablauf willkürlich vollkommen unkontrollierbar ist oder vom Mann so erlebt wird und/oder wenn die Partnerin eindeutig aufgrund der herabgesetzten bzw. fehlenden Ejakulationskontrolle des Mannes bei eigener unauffälliger sexueller Reagibilität und vorhandener Orgasmusfähigkeit keine Möglichkeit hat, durch koitale bzw. quasikoitale Praktiken den sexuellen Hohepunkt zu erreichen.
Von E.p. im Sinne einer funktionellen Sexualstörung wird jedoch erst dann gesprochen, wenn die Unkontrollierbarkeit nicht nur vorübergehend auftritt (z.B. längere Abstinenzphase, besonders starke Stimulation etc), sondern über längere Zeit anhält oder bei der Mehrzahl der sexuellen Kontakte besteht. Diese Definition betont die mehr qualitativen Gesichtspunkte. In den folgenden Ausführungen werden jedoch auch die quantitativen Aspekte berücksichtigt, da erfahrungsgemäss der Leidensdruck bei denjenigen Männern am größten ist, die bereits ante portas ( d.h. vor der Immissio penis) bzw. in den ersten Sekunden des Koitus ejakulieren.
Was genau versteht man unter dem vorzeitigen Samenerguss?
Die medizinische Definition des vorzeitigen Samenergusses ist laut Pschyrembel, Klinisches Wörterbuch: „Die Bezeichnung für die unbefriedigende Kontrolle des Mannes über den Zeitpunkt seines Orgasmus.“ Fast alle Männer haben schon einmal einen frühzeitigen Samenerguss erlebt. In der Pubertät, beim ersten Geschlechtsverkehr oder beim Sex mit einer neuen Partnerin kommt es häufig zum vorzeitigen Samenerguss. Gerade beim „Ersten Mal“ kommen fast alle Männer zu früh. Auch wenn lange Enthaltsamkeit zwischen den einzelnen Sexualkontakten geübt wird, kann es anfänglich zum vorzeitigen Erguss kommen. Diese Varianten sind zwar genau genommen auch verfrühte Orgasmen, als krankhaft sind sie jedoch nicht zu bezeichnen. Sie sind meist die Regel.
Bei ersten sexuellen Erfahrungen sind die Erregung und die Anspannung so groß, dass Männer oft zu früh kommen. Bei regelmäßigerem Sexualverkehr verschwindet das Problem meist von selbst wieder. Die Männer lernen ihren Orgasmus besser zu kontrollieren. Oft berichten Männer über eine außerordentliche Erregung beim „Ersten Mal“. Diese Erregung reduziert sich im Verlauf von mehreren regelmäßig stattfindenden Orgasmen auf ein normales Maß. Der Orgasmus findet nun kontrolliert statt.
Als Sexualstörung kann man den vorzeitigen Orgasmus erst dann bezeichnen, wenn er regelmäßig auftritt. Genaure Infos zur Diagnose des vorzeitigen Samenerguss finden Sie in diesem Artikel. Folgende Faktoren weisen darauf hin:
- Regelmäßige vorzeitige Ejakulation bei regelmäßig stattfindendem Geschlechtsverkehr.
- Der Zeitpunkt des Samenergusses kann vom Mann nicht willentlich beeinflusst werden.
- Er kommt schon vor dem Geschlechtsverkehr, d.h. vor dem Eindringen in die Partnerin, er kommt während des
Eindringens oder er kommt so kurz nach dem Eindringen des Penis, dass dies als zu früh empfunden wird.
Vorzeitiger Samenerguss: Arten, Gründe, Behandlung
Jeder Mann ejakuliert gelegentlich zu früh. Die Grunde hierfür sind vielfaltig und nicht immer Anlass zur Sorge:
- Längere Enthaltsamkeit: Es ist eine physiologisch vollkommen normale Reaktion, das der Mann beim ersten Koitus nach längerer Enthaltsamkeit zu einer schnellen Ejakulation kommt. Dies ändert sich, sobald er wieder zu seiner gewohnten normalen Koitushäufigkeit zurückfindet.
- Verkehr mit einer neuen Partnerin und sonstiger Stress: Beim ersten Koitus mit einer neuen Partnerin spielen Ängste, Nervösitat und Stress eine große Rolle. So kommt es bei dieser Gelegenheit bei sehr vielen Männern zu einem frühen Samenerguss. Auch dieser Fall ist somit erklärbar und kein Anlass zur Besorgnis.
- Ungewöhnlich starke Stimulation oder sehr lange anhaltende Erektionen: In beiden Fällen kann es durchaus zu einer schnellen Ejakulation kommen. Genießen Sie es, anstatt sich Sorgen darüber zu machen.
- Regelmäßige vorzeitige Ejakulation gegen den eigenen Willen: Hier kann der Mann seine Ejakulation überhaupt nicht steuern; der Samenerguss tritt bereits vor dem Eindringen in die Vagina oder in den ersten Sekunden/ Minuten des Geschlechtsaktes auf. Eine Befriedigung der Partnerin ist dabei nicht möglich. Gute therapeutische Ansätze können Ihnen helfen, sich ein neues sexuelles Reaktionsmuster anzueignen, um Ihren Samenerguss damit besser zu kontrollieren. Bei einem Mann mit nur geringer bzw. gar keiner Ejakulationskontrolle steigt das Erregungsniveau steil an und fuhrt direkt zu vorzeitiger oder schneller Ejakulation.
Mögliche Gründe
Die Gründe für eine vorzeitige Ejakulation sind äußerst vielschichtig und liegen fast immer auf psychologischer Ebene: Angst, Stress und Leistungsdruck stehen an erster Stelle bei den Auslösern. Oft sind es auch Partnerschafts- und Kommunikationsprobleme, Machtkämpfe in der Beziehung oder tieferliegende Konflikte, die für die Störung verantwortlich sind. Bei anderen Männern ist es dagegen ein gestörtes Verhältnis zur eigenen Persönlichkeit und zum eigenen Körper, welches sich in Hemmung, Minderwertigkeitsgefühlen, mangelnder Empfindungs- und Hingabefähigkeit u.a. ausdruckt und zu vorzeitigem Samenerguss führen kann.
Mit speziellen Übungen lernt der betroffene Mann, wie er in der Plateauphase den Point of no return rechtzeitig erkennen und dann immer weiter hinausschieben kann. Die Plateauphase wird dadurch länger, er verzögert die Ejakulation und erhöht seinen Genuss. Konkrete Anleitungen im Rahmen einer mehrwöchigen Sexualberatung führen ihn zum Ziel. In einigen Fällen wird eine psychotherapeutische Intervention notwendig sein, um eventuelle tieferliegende Konflikte und Ängste zu lösen, bevor die Sexualstörung beseitigt werden kann.
Was bedeutet „zu früh“?
Die empfundene Dauer des Geschlechtsverkehrs wird in der Literatur mit 4-12 Minuten angegeben. Ob ein frühzeitiger Orgasmus vorliegt kann aber nicht in Minuten und Sekunden gemessen werden. Nur ungefähre Zeitwerte und die Empfindungen des Mannes lassen weitere Rückschlüsse zu. Eine Studie der urologischen Klinik im Klinikum der Universität zu Köln (Aktuell. Urol. 32, 2001, 435) bringt etwas Licht ins Dunkel: 15 Testpersonen mit Ejaculatio praecox wurden mit 15 gesunden Personen, sowie mit 15 Urologen verglichen. Die Stoppuhr hielt dabei immer die Partnerin in der Hand. Eine Teilnahmebedingung war, dass die Paare schon mindestens zwei Jahre zusammen lebten.
Das Ergebnis ist erstaunlich: Die Männer in der Gruppe mit vorzeitigem Samenerguss hatten ihren Orgasmus im Durchschnitt nach 2 Minuten und 32 Sekunden. Die als gesund eingestufte Testgruppe brachte es aber (nur) auf 3 Minuten und 1 Sekunde! Selbst bei den Urologen, die ja mit sexuellen Themen und Praktiken vertraut sind, stellte sich der Orgasmus bereits nach durchschnittlich 5 Minuten und 58 Sekunden ein. Dr. Sommer, der Leiter der Studie, schließt daraus, dass die gemessene Dauer des Geschlechtsverkehrs nicht das eigentliche Leiden der Betroffenen sei. Vielmehr spielten andere Faktoren eine Rolle. Zu diesen Faktoren zählten nach seiner Auffassung z.B. die Erwartungshaltung der Partnerin und die fehlende Körperkontrolle.
Wir schließen also daraus, dass die mit der Stoppuhr gemessene Dauer des Geschlechtsverkehrs kaum weitere Rückschlüsse zulässt. Viel wichtiger scheint das subjektive Empfinden der Zeitspanne zu sein. So empfindet der „gesunde Mann“ drei Minuten als normal und ist befriedigt, während der am vorzeitigen Samenerguss leidende Mann diese gleichen drei Minuten als zu kurz und deshalb als unbefriedigend einstuft. Der mit der Stoppuhr gemessene Wert ist nämlich bei weitem nicht mit dem Zeitgefühl der Personen vergleichbar. Die meisten Männer und auch Frauen denken, sie hätten länger Sex als dies in Wirklichkeit der Fall ist. In der beschriebenen Studie wird der Unterschied deutlich:
Gemessene Dauer in Wirklichkeit:
2 Minuten und 50 Sekunden.
Zeitempfinden des Mannes:
4 Minuten und 31 Sekunden.
Zeitempfinden der Frau:
5 Minuten und 33 Sekunden.
Der Ejakulationsmechanismus
Beim Ejakulationsmechanismus handelt es sich um einen Reflex, d.h. um eine unwillkürliche Reaktion des Körpers auf einen Reiz. „Körper“ sind in diesem Zusammenhang die Sexualorgane des Mannes (s. Skizze). „Reiz“ ist die wie auch immer geartete Stimulation erogener Zonen.
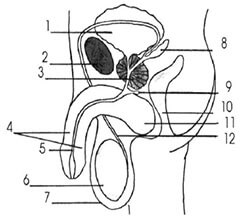
Überblick: die wichtigsten Sexualorgane des Mannes
1. (Harn)blase
2. Schambein-Knochen
3. Prostata
4. Schwellkörper
5. Harnrohre
6. Hoden
7. Hodensack
8. Samenbläschen
9. Cowpersche Drusen
10. Darm/Darmausgang
11. Peniswurzel
12. Samenleiter
Insgesamt wird das Herannahen der Ejakulation auf drei verschiedene Arten erlebt: Manche Männer werden regelmäßig vom ausbrechenden Samenerguss überrascht. Andere merken zwar, dass er bevorsteht, können aber nichts mehr dagegen tun. Wieder andere spuren genau, wann der Samenerguss naht und sind dann auch in der Lage, diesen zu verzögern oder aber bewusst zubeschleunigen. Höchst vereinfacht stellen sich die Ablaufe der Ejakulation folgendermaßen dar:
- Durch die Reizung des Gliedes werden vermehrt Signale über die Penisnerven an das im Rückenmark liegende Erektions- und Ejakulationszentrum geleitet.
- Es kommt zur praejakulatorischen Sekretion, der Absonderung der sog. „Lusttröpfchen„.
- Wenn die Erregung auf dem Hohepunkt ist, werden die Samenzellen zusammen mit anderen Sekreten aus Prostata und Samenblase, der sog. Samenflüssigkeit, in die hintere Harnrohre entleert (Emission). Diese dehnt sich stark aus, was mit sexuellen Lustgefühlen verbunden ist.
- Daraufhin wird der willkürlich nun nicht mehr unterbrechbare Ejakulationsreflex eingeleitet: Der Samen wird durch rhythmische Kontraktionen von Samenblase, Prostata, Samenleiter und Beckenmuskulatur durch die Harnröhrenöffnung herausgeschleudert.
Dieser vom Rückenmark gesteuerte Reflex wird auch durch vom Gehirn unterbewusst ausgeloste biochemische Vorgange beeinflusst, welche das Herannahen der Ejakulation beschleunigen oder hemmen können. Dadurch ejakulieren manche Männer früher, andere erst später. Der vorzeitige Samenerguss („Ejaculatio praecox“) stellt dabei für viele Männer ein Problem dar. Unter Ejaculatio praecox wird hier jeder Samenerguss verstanden, der
- entweder bereits vor Einfuhren des Penis in die Vagina eintritt oder aber
- nach wenigen Beckenbewegungen, in den ersten Minuten des Koitus stattfindet, gegen den Willen des Mannes und ohne Befriedigung der Partnerin.
Anamnese
Die Sexualanamnese ist der wichtigste vorbereitende Schritt bei der Behandlung von E.p.. Hierbei lassen sich bereits diejenigen Falle herausfiltern, die mittels Permission und Limited Information über die PLISSIT-Methode kurzfristig lösbar sind: Jürgen, ein 38-jahriger Buchhalter, kam in die Sexualberatung und war sehr besorgt wegen seiner vorzeitigen Ejakulation. Auf die Frage, wann er denn normalerweise ejakuliere, antwortete er, das es bereits nach ca. zwanzig Minuten soweit sei. Die Information, das der durchschnittliche deutsche Koitus „nur“ zehn Minuten dauere, er also weit darüber liege, zusammen mit der offiziellen Erlaubnis, nach zwanzig Minuten und auch schon früher ejakulieren zu dürfen, erleichterten ihn ganz erheblich.
Masters & Johnson fuhren grundsätzlich sehr umfangreiche Anamnesen durch, die sicherlich mehr dem Interesse des Sexualforschers dienen, als das sie behandlungsspezifische Notwendigkeiten darstellen (Dmoch 1980). In der Praxis muss der Behandelnde jedoch immer selbst und am Einzelfall entscheiden, welche Themen vertieft werden, und bei welchen Aspekten ein mehr oberflächliches Fragen genügt. Folgende Ausführungen helfen dabei.
Die Erhebung der Sexualanamnese
Die Erhebung der Sexualanamnese dauert normalerweise 60 bis 120 Minuten. Folgende Punkte bilden das Raster für die Anamnese (Arentewicz und Schmidt 1993, Kaplan 1995, Loewit 1988, Masters und Johnson 1973). Die Erstaufnahme wird oft nur eine erste Annäherung an die Struktur und Dynamik des Betroffenen bzw. des Paares bringen. Emotionale Reaktionen auf die verschiedenen Verhaltensanweisungen im Behandlungsverlauf geben weitere wichtige Hinweise für den Therapeuten.
Vorzeitiger Samenerguss und Sexualverhalten
Die folgenden Aspekte sind dabei immerzu klaren:
- Die Sexualfunktionen Appetenz, Erektion, Ejakulation, Orgasmus und Befriedigung.
- Der tatsachliche Ejakulationszeitpunkt: E.p. ante portas oder E.p. wahrend der Immissio penis, frühe Ejakulation nach einigen Sekunden/Beckenbewegungen.
Die genauen Umstande:
- primäre/sekundäre Störung,
- Partner- und Situationsabhängigkeit.
Somatische Aspekte:
- Vorliegen von Entzündungen im Urogenitalbereich,
- Schmerzempfindungen des Patienten wahrend des Geschlechtsaktes,
- vollständige Dokumentation von Drogen/Medikamenten-Einnahme,
- Vorliegen schwerer Depressionen oder schizophrener Reaktionen,
- Diabetes mellites oder sonstige schwere Krankheiten,
- kommt es auch bei der Masturbation zu E.p.?
Fragen zum allgemeinen Sexualverhalten:
- Koitus: Häufigkeit, Techniken, von wem geht die Initiative aus, Phantasien, Konflikte,
- Kommunikation: Wie werden Bedürfnisse, Wunsche und Abneigungen/Ablehnung geäußert,
- Körperkontakt und Fähigkeit zur taktilen Wahrnehmung,
- Verhältnis zur Sexualität allgemein.
Einstellung zur Masturbation:
- Häufigkeit,
- Praktiken,
- Phantasie,
- Konflikte,
- Stellenwert.
Homosexualität und Deviation:
- Neigungen,
- Phantasien,
- Konflikte.
- Vermutungen des Patienten über die Ursache seiner E.p.
Bisheriges Vorgehen des Patienten im Umgang mit seinem Problem:
- Selbsthilfe,
- andere Behandlungsformen etc.
- Vorstellung einer zufriedenstellenden sexuellen Betätigung.
- Therapiemotivation:
- Warum gerade jetzt?
- Woher kommt die Initiative?
- Erwartung, Hoffnung und Befürchtungen.
Es ist jeweils am konkreten Fall zu entscheiden, welche der folgenden Aspekte naher zu beleuchten sind:
Soziodemographische Kennzeichen, soweit noch nicht erhoben:
- Alter,
- Religion,
- schulische Entwicklung, Ausbildung/Beruf,
- Familienstand, Kinder.
Elternhaus/Geschwister:
- Beruf der Eltern,Ehe der Eltern und deren Kommunikation untereinander,
- Verhältnis zu den Eltern im Zeitablauf,
- Anzahl der Geschwister und Stellung in der Familie,
- Verhältnis und Kommunikation untereinander,
- Behandlung von persönlichen und sexuellen Problemen im familiären Kreis.
- Soziale Interessen und Freizeitaktivitäten.
Sexuelle Lerngeschichte:
- frühkindliche Sexualerfahrungen,
- inzestuöse Erfahrungen,
- Aufklärung,
- Masturbation und erste Ejakulation,
- erstes Petting/Koitus,
- homosexuelle und sexuell deviante Erfahrungen,
- sexuelle Phantasien.
Verhältnis zum eigenen Körper: Akzeptanz, Minderwertigkeitsgefühle etc.
- Erfahrung mit Stress und Entspannung.
- Einschätzung der eigenen Kontaktfähigkeit.
- Einschätzung des eigenen Selbstbewusstseins.
Beim älteren Patienten:
- Änderungen im Sexualverhalten in den letzten Jahren: Koitushäufigkeit,
Erektion und Ejakulation, eigene Schwierigkeiten und solche des Partners.
Partnerschaft und aktuelle Beziehung
Eine ausführliche Erhebung dieser Punkte ist nur im Rahmen einer intensiven Therapie notwendig; in sehr einfach gelagerten Fällen kann teilweise darauf verzichtet werden. Es ist jeweils am konkreten Fall zu entscheiden, welche der folgenden Aspekte naher zu beleuchten sind:
Beziehung zu Frauen:
- Anzahl,
- Verlauf und Dauer von Partnerschaften,
- Trennungsgrunde,
- sexuelle Probleme beider Partner in früheren Beziehungen.
Einstellung zu Sexualität von Partnerin und Elternhaus:
- Nacktheitstabu,
- Verbote,
- Abneigungen etc.
Die momentane Partnerin:
- Kennenlernen und Entwicklung der sexuellen Beziehung,
- Ihre Einstellung zur E.p.,- eigene sexuelle Probleme der Partnerin,
- körperliche Krankheiten der Partnerin.
Somatische Aspekte
Ausschluß somatischer Ursachen bei vorzeitigem Samenerguss
Vorzeitiger Samenerguss ist in den seltensten Fallen eine Störung mit organpathologischem Substrat (Burgdorfer 1979). Ein Fremulum breve, Balanitis, Urethritis oder Prostatitis sowie neurologische Affektionen (MSD 2000, Altwein/Rubben 1986, Sigusch 1979 b, Vogt 1977) können eine E.p. jedoch begünstigen. Hertoft (1989, Lundberg 1976) berichtet von seltenen neurologischen Erkrankungen wie der Zerebralparese (Spastik): Hier werden bei sexueller Erregung die Muskelspasmen häufig verschlimmert und der Patient leidet dann unter einer E.p. Eine Zirkumzision (Beschneidung der Vorhaut) kann entgegen der vom Laien oft vorgebrachten Meinung nicht für das Auftreten des vorzeitigen Samenerguss verantwortlich gemacht werden (Vogt 1989). Auch das oft behauptete Gegenteil (z.B. Schoberlein 1980) trifft nicht zu. Forschungen haben vielmehr ergeben, das die erhaltene Vorhaut ebenso stark zur Reizung des Penis beitragt wie ihr Fehlen (Annon 1987).
Im Unterschied zu anderen funktionellen Sexualstörungen handelt es sich bei vorzeitigem Samenerguss somit fast immer um eine psychogene Störung. Oft hat der Patient jedoch eine Theorie der somatischen Ursache entwickelt. Es entspricht dem mechanistischen Weltbild vieler Männer, das ein anscheinend „falsch“ funktionierender Körper mit Hilfe einiger Spritzen oder Tabletten kurzfristig wieder „startklar“ gemacht werden kann und muss. Der Betroffene ist in diesen Fällen erst dann in der Lage, über andere Aspekte seiner Sexualität nachzudenken, wenn ein Arzt seinen Körper nach genauer ‚Inspektion‘ für gesund erklärt hat. Diese Untersuchungen sind jedoch oft teuer, zeitraubend, aufwendig und vielleicht auch unangenehm. Dazu kommt die Gefahr einer weiteren Somatisierung der psychogenen Problematik.
Untersuchung
Daher sollte das somatische Untersuchungsprogramm vom Umfang her ausreichend, aber nicht übertrieben sein (Hertoft 1989). Im Rahmen der Anamnese last sich z.B. bereits klaren, ob es bei der Masturbation ebenfalls zu vorzeitigem Samenerguss kommt. Ist der Ejakulationsablauf dort normal – und dies ist fast immer der Fall – werden kaum organische Ursachen vorliegen. Eine körperliche Untersuchung ist aber immer dann indiziert (Bancroft 1985), wenn:
- Erkrankungen und körperlichen Symptome in der Vorgeschichte des Patienten bestehen oder bestanden haben, z.B. Entzündungen und Schmerzen im Urogenitalbereich,
- Schmerzempfindungen des Patienten während der sexuellen Aktivität auftreten,
- Hinweise auf eine abnorme Pubertät oder endokrine Störungen vorliegen,
- Männern über 50 Jahren mit vorzeitiger Ejakulation (eventuell kombiniert mit erektiler Impotenz) in die Sprechstunde kommen,
- die sexuelle Appetenz ohne erkennbaren Grund verschwindet,
- der Patient selbst organische Ursachen für sehr wahrscheinlich halt.
Genitaluntersuchungen beim Mann können stehend und liegend vorgenommen werden.
Insbesondere wird untersucht (Bancroft 1985, Aresin 1992):
- Größe und Konsistenz der Hoden: Der normale Erwachsenenhoden hat eine Größe von etwa 4 cm
und einen Rauminhalt von 15-20 ml. Schwellungen des Skrotums wie eine Hydrocele oder Spermatocele sollten diagnostiziert werden. Größere Schwellungen können im Verlauf sexueller Aktivitäten mechanische Probleme mit sich bringen; sie können aber auch pathologische Veränderungen der Hoden verbergen. - Penisschaft: Dieser sollte abgetastet werden, verhärtete Ablagerungen in einem Corpora cavernosa können auf diese Weise festgestellt werden. Auch nach atypischen Veränderungen während der
Erektion sollte gefragt werden. - Vorhaut (bei nicht beschnittenen Männern): Es ist sicherzustellen, dass sie vollkommen zurückgezogen werden kann. Besonders empfindliche Stellen, die aus kleinen Rissen resultieren können, sind zu explorieren. Eine zu enge Vorhaut (Phimose) oder Risse in derselben können Schmerzen beim Koitus verursachen. Ein Fremulum breve ist zu diagnostizieren. Schwierigkeiten beim Vorschieben der Vorhaut deuten auf eine Paraphimose hin. Leider ist es nicht immer möglich, diese Schwierigkeiten am nicht erigierten Glied zu diagnostizieren. Der Arzt ist hier auf die Aussage des Patienten angewiesen. Schmerzen während des Verkehrs können auch durch Balanitis oder durch Genitalsoor oder –herpes verursacht werden.
- Rektale Untersuchung: Schmerzen bei der Ejakulation können manchmal Symptom einer chronischen Prostatitis, Vesikulitis oder Epididymitis sein. Dies ist durch eine rektale Untersuchung abzuklären. Man sollte jedoch bedenken, dass diese Untersuchungsform eventuell als unangenehm empfunden und als erniedrigende Erfahrung erlebt wird. Deshalb sollte man sie vorsichtig und sensibel durchfuhren.
Eine Bestimmung des Blutzuckers sollte bei jedem Mann mit spät einsetzenden Ejakulationsstörungen
vorgenommen werden. Bei Verdacht auf Hypergenitalismus ist außerdem eine endokrinologische Untersuchung indiziert.
Differentialdiagnose
Von E.p. strikt zu trennen sind (Sigusch 1979 b, Aresin 1992) die
- Ejaculatio diurana spontana, die im Wachzustand ohne spezifische Stimulation auftritt. Insbesondere bei Jungen, die gerade in die Pubertät eingetreten sind kommt dieses Phänomen vor, z.B. in Momenten seelischer und/oder körperlicher Anspannung (Ringkampfe, Examen etc.)
- Ejakulationen, die alleine durch bewusste Phantasietätigkeit, wiederum ohne jegliche spezifische
Stimulation hervorgerufen werden (nur sehr wenige Männer verfügen über diese Fähigkeit). - Präejakulatorische Sekretion, die vor allem von unerfahrenen Männern fur E.p. gehalten wird.
- Spermatorrhö: Der unkontrollierte Ausfluss von Samenflüssigkeit tritt fast nur bei älteren Männern auf
oder kann im Zusammenhang mit einem Querschnittssyndrom stehen. Er ist nicht mit sexueller Erregung
und Erektion verbunden.
Ejakulationsstörungen
Störungen der Ejakulation gehören zu den häufigsten Sexualbeschwerden und sind dennoch am schwierigsten adäquat zu behandeln. Von den physiologischen Prozessen der Sexualfunktion gehört die Ejakulation zu denen, über die am wenigsten Klarheit herrscht. Neben vorzeitiger Samenerguss existieren weitere Ejakulationsstörungen, die hier der Vollständigkeit halber klassifiziert, aber nicht vertieft werden sollen (Maak 1974):
- Ejaculatio retarda: Hierbei ist es dem Mann nur unter größter Anstrengung möglich, intravaginal zu ejakulieren oder – noch seltener – durch Masturbation eine Ejakulation zu erreichen. Es handelt sich meist um eine psychogene Störung.
- Ejaculatio deficiens: Ausbleibende Ejakulation, obwohl eine gezielte sexuelle Stimulation stattfindet. Sie kann psychisch, organisch oder medikamentös bedingt sein.
- Ejaculatio retrograde: Für den Betroffenen erscheint es so, als ob das Ejakulat ganz ausbleibe, obwohl der Orgasmus empfunden wird („trockener Orgasmus“). Diese Ejakulationsstörung ist klar von der Ejaculatio deficiens zu unterscheiden. Hier wird der Samen beim Orgasmus in die Harnblase ausgeschleudert. Ursache ist wohl eine nervale Fehlsteuerung, bei der sich das Orificium urethrae intemum öffnet, sodass die Samenflüssigkeit in die Blase fliesen kann (Aresin 1992).
Physiologie der Ejakulation
Die Ejakulation lässt sich in zwei Vorgänge – Samenentleerung (Emissio seminis) und Ejakulation – unterteilen. In Verbindung mit dem emotionalen und psychologischen Ereignis werden beide als männlicher Orgasmus bezeichnet. Bei der Samenentleerung wird Flüssigkeit im posterioren Teil der Harnröhre deponiert. Dieses Ejakulat stammt aus den Nebenhoden, den Vasa deferentes, den Samenbläschen und der Prostata. Die Samenbläschen tragen den größten Teil zum Ejakulatvolumen bei, und Spermien kommen aus der jeweiligen Ampulla des Vas deferens nahe der Prostata hinzu. Der Ablauf der Ejakulation umfasst die Präejakulation, bei der sich der Blasenhals schließt, gefolgt von der Deponierung von Flüssigkeit aus dem Seminaltrakt im posterioren Teil der Harnröhre. Nach der Sekretion wird die Flüssigkeit kräftig gemischt und anschließend durch rhythmische Kontraktionen der Perinealmuskulatur sowie der Mm. ischiocavernosi und des M. bulbocavernosus kraftvoll aus der Harnröhre ausgetrieben. Tritt während der Klimax keine Flüssigkeit an der äußeren Harnröhrenöffnung aus, bezeichnet man dies als Aspermie.
Im Unterschied dazu bedeutet Azoospermie das Fehlen von Spermien im Ejakulat. Normalerweise beträgt das Ejakulatvolumen 1,5 bis 5 ml. Davon stammen 80 % aus den Samenbläschen, 10 % aus der Prostata und 10 % aus den Ampullae der Vasa deferentes sowie in geringen Mengen aus den Periurethraldrüsen einschließlich der Cowper’schen Drüsen. Die ersten 0,5 ml Ejakulat enthalten die höchste Konzentration an Spermien sowie Zink, Zitrat und saure Phosphatase aus der Prostata. Die Samenbläschen liefern den letzten Teil des Gesamtvolumens und enthalten die höchsten Mengen an Fruktose. Ein Ejakulat ohne Fruktose spricht für eine Obstruktion der Samenbläschen oder der Spritzkanälchen (Ductus ejaculatorii). Neural steht die Ejakulation unter der Kontrolle sympathischer und parasympathischer Nerven, wobei die Samenentleerung eine Funktion des Sympathikus und die Ejakulation eine Funktion des Parasympathikus ist. Die efferenten sympathischen Nerven gehen aus den thorakolumbalen Segmenten Th10 bis L2 der Wirbelsäule hervor. Diese bilden den Plexus hypogastricus superior, der die Prostata, den Blasenboden sowie die Vasa deferentes und die Samenbläschen innerviert. Parasympathisch werden die Ejakulation und der Ausstoß der Flüssigkeit über den perinealen Ast des N. pudendus von der Ebene S2 bis S4 her versorgt.
Einteilung und klinische Evaluation
Störungen der Ejakulation lassen sich unterteilen in primäre (lebenslange) und sekundäre (erworbene). Letztere kommen in der klinischen Praxis wesentlich häufi ger vor. Die vorzeitige Ejakulation (Ejaculatio praecox) ist defi niert als Ejakulation nach weniger als einer Minute oder vor der Befriedigung der Partnerin/des Partners in mindestens 50 % aller Versuche.
Die vorzeitige Ejakulation tritt häufiger bei jüngeren Männern auf und wurde von Laumann et al. im «National Health and Social Life Survey» (NHSLS) mit 35 % als häufi gste sexuelle Dysfunktion bezeichnet. Die Ätiologie der Ejaculatio praecox ist nach wie vor umstritten und hat bei den meisten Männern eindeutig eine psychische oder erlernte Komponente.
Die Untersuchung von Männern mit retrograder Ejakulation sollte eine gründliche Anamnese beinhalten, um ggf. Risikofaktoren, wie Diabetes, einen urologischen Eingriff, eine Nervenschädigung oder Hypogonadismus, herauszufinden. Die körperliche Untersuchung sollte sich auf die neurologische Untersuchung, die sekundären Geschlechtsmerkmale sowie die urologische Untersuchung von Penis, Hoden und Prostata konzentrieren. Möglicherweise hilfreiche Laboruntersuchungen sind die Bestimmung der Blutglukose sowie des Gesamt-Testosterons und des freien Testosterons.
Behandlung vorzeitiger Samenerguss
Vorzeitiger Samenerguss wird primär medikamentös behandelt. In früheren Jahren, als Methoden des psychischen Trainings und Konditionierens populär waren, erfolgte die Behandlung hauptsächlich psychologisch. Viele Psychologen wenden Entspannungstechniken an und bedienen sich passiver oder weniger aggressiver Koitaltechniken, ohne damit jedoch langfristig Erfolg zu haben. Zur Unterstützung einer medikamentösen oder topischen Therapie ist psychologische Beratung indessen recht hilfreich, und die Kombination dieser Therapiemodalitäten kann zu einem rascheren und länger anhaltendem Erfolg führen. Die «Squeeze-Technik», bei der der Penis unterhalb der Glans penis am Sulcus coronarius für 15 bis 30 Sekunden fest zusammengedrückt wird, um eine vorübergehende «Nervenschädigung» zu schaffen und den Penis weniger empfi ndlich zu machen, kann angewandt werden. Sie wurde weithin genutzt, war jedoch nur selten effektiv. Die medikamentöse Behandlung kann topisch oder systemisch erfolgen.
Erstere beinhaltet den Gebrauch eines Kondoms oder eines Lokalanästhetikums, um die Sensibilität der Glans penis zu verringern.Lidocain- Gel (2 %) oder EMLA®-Creme (je 2,5 % Lidocain und Prilocain) werden 15 bis 30 Minuten vor dem Koitus aufgetragen, und es hat sich gezeigt, dass beides bei über 75 % der behandelten Männer die Zeit bis zur Ejakulation verlängert. Die Patienten müssen ein Kondom benutzen oder den Penis vor dem Koitus gründlich waschen, um die vaginale Resorption des Anästhetikums zu verhindern. Die effektivste Behandlung, über die kürzlich berichtet wurde, erfolgt mit selektiven Serotonin-Wiederaufnahme-Hemmern (SSRIs). Diese Medikationen können bei Patienten, die auf Grund einer Depression damit behandelt werden, mit verzögerter oder ausbleibender Ejakulation einhergehen. Die Wirksamkeit dieser Substanzen wurde in placebokontrollierten Studien dokumentiert. Die Entscheidung für einen SSRI fällt jeweils unterschiedlich aus, jedoch werden alle jeweils in einer Tagesdosis verabreicht, bis sich die Ejakulation wieder normalisiert hat, und dann nach Bedarf vor dem Koitus. Sertralin war der erste Wirkstoff, jedoch haben auch Versuche mit anderen SSRIs zu hervorragenden Ergebnissen geführt. Wirkstoffe, Dosierungen und Häufi gkeit der Verbreichung.
Übersicht: Medikation bei vorzeitigem Samenerguss
Substanz Dosierung [mg] und Häufigkeit der Verabreichung.
- Paroxetin 20 täglich
- Fluoxetin 20 täglich
- Sertralin 50 täglich
- Clomipramin 25 täglich
Zu den Nebenwirkungen der SSRIs gehören Angst, Magen-Darm-Beschwerden, Benommenheit und anticholinerge Effekte. Auch das trizyklische Antidepressivum Clomipramin wurde in Studien mit gewissem Erfolg eingesetzt. In einer Dosierung von 25 mg/d kann es Patienten verabreicht werden, die auf SSRIs nicht ansprechen. Diese Substanz hat erhebliche Nebenwirkungen, wie etwa anticholinerge Effekte, gastrointestinale Störungen und Benommenheit. Auch Sildenafil wurde bei vorzeitiger Ejakulation mit einigem Erfolg angewandt. PDE-5-Hemmer können helfen, die Dauer einer Erektion zu verlängern und manchem Patienten das Vertrauen in die Fähigkeit geben, eine Erektion für einen befriedigenden Koitus mit der Partnerin bzw. dem Partner lange genug aufrechterhalten zu können.
Behandlung der retrograden Ejakulation
Die retrograde Ejakulation bedeutet Aspermie oder ein vermindertes Ejakulatvolumen durch unvollständigen Verschluss des Blasenhalses. Zu den Ursachen gehören die periphere Neuropathie bei Diabetes mellitus und andere Erkrankungen, Alphablocker zur Behandlung bei Symptomen der unteren Harnwege (LUTS) sowie transurethrale Eingriffe wie die transurethrale Prostataresektion (TURP). Auch eine Schädigung des Rückenmarks mit Läsionen auf der Höhe von Th10 bis L2 kann zur retrograden Ejakulation führen. Deren Inzidenz wurde bislang noch nicht genau untersucht, jedoch leiden 0,7 % der infertilen Männer, mehr als 30 % der Diabetiker und 25 bis 30 % der Männer nach einer TURP daran. Hochgradig gefährdet sind auch Männer, die sich einer retroperitonealen Lymphadenektomie und Lumbarfusion unterziehen. Ähnlich schwierig ist die Therapie. Eine operative Behandlung wurde beschrieben, ist jedoch nur selten erfolgreich.
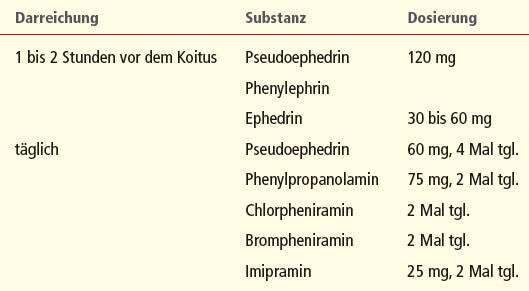
Tabelle: Medikation bei retrograder Ejakulation
Medikationen, die eine retrograde Ejakulation bessern oder beseitigen könnten, sind unzuverlässig. Alphamimetika sind die Mittel der ersten Wahl, auch wenn ihre Nebenwirkungen den therapeutischen Effekt u. U. überwiegen. Die Medikation kann vor dem Koitus oder auf der Grundlage einer regelmäßigen täglichen Einnahme erfolgen. Einige der Medikamente, die bei retrograder Ejakulation oft verabreicht werden, sind in Tabelle 42 aufgeführt. Bei Männern, deren Infertilität auf eine retrograde Ejakulation zurückzuführen ist, hat die Gewinnung von Sperma aus der Blase mit anschließender Samenzellvorbereitung (Zentrifugation, Glaswollmethode oder Swim-up) und künstlicher Insemination der Partnerin oft Erfolg. Bei rückenmarkgeschädigten Männern, die nicht ejakulieren können, kann in ausgewählten Fällen die elektrische Stimulation über eine Rektalsonde von Nutzen sein.
Verzögerte oder ausbleibende Ejakulation
Das primäre Ausbleiben der Ejakulation ist ein seltenes Leiden und tritt bei weniger als 1 % aller Männer auf. Die Behandlung erfolgt primär psychotherapeutisch und ist oft erfolglos. Die Stimulation der Ejakulation durch Vibrationsreize oder die Elektroejakulation können dazu dienen, Sperma für die Insemination zu gewinnen, und schließlich kann bei manchen Patienten auch eine transskrotale Spermiengewinnung nötig sein. Die verzögerte und die ausbleibende Ejakulation sind besonders störende Symptome und treten vor allem bei älteren Männern auf. Mit steigendem Alter nehmen beim Mann auch Häufi gkeit, Volumen und Kraft der Ejakulation ab. Ähnlich ist auch die Sensibilität der Glans penis bei älteren Männern vermindert.
Für eine erfolgreiche Ejakulation bedarf es bei ihnen oft einer längeren und stärkeren Stimulation. Zusätzliche neuropathisch bedingte Veränderungen, Hypogonadismus oder SSRIs führen zu einer weiteren Verzögerung der Ejakulation. Eine SSRI-bedingte Verzögerung der Ejakulation lässt sich – sofern möglich – durch einen Wechsel des Antidepressivums bessern. Nicht zu den SSRI gehörende Wirkstoffe, wie Serzon und Trazodon, können bei Fortführung der antidepressiven Therapie eine Wiederkehr der Ejakulation ermöglichen. Diese Substanzen sind zur Behandlung von Männern mit Depression nicht so wirksam wie die SSRIs, und bei Männern mit mäßiger bis schwerer Depression ist ein Wechsel der Antidepressivaklasse u. U. nicht möglich.
In ähnlicher Weise ermöglichen PDE-5-Hemmer wie Sildenafil älteren Männern eine Erektion von hinreichender Dauer, um erfolgreich zu ejakulieren. Eine spezielle medikamentöse Therapie zur Behandlung dieser Patienen gibt es zurzeit nicht.
Hämatospermie
Die Hämatospermie ist eine seltene Begleiterscheinung der Ejakulation und kann durch Prostatitis, Entzündung der Samenbläschen, Prostatasteine oder, in seltenen Fällen, durch ein Prostatakarzinom verursacht werden. Die Hämatospermie ist gewöhnlich schmerzlos, mit braunem oder dunkel gefärbtem Sperma bei Männern über 50 Jahre. Ist sie schmerzhaft, so ist die Ursache gewöhnlich eine Prostatitis, es kann sich aber auch um die Verlegung eines Spritzkanälchens (Ductus ejaculatorius) oder um Prostatasteine handeln. Die Untersuchung sollte umfassen:

Vorzeitiger Samenerguss Untersuchung
Bei Verdacht auf ein Prostatakarzinom oder Verlegung eines Spritzkanälchens kann die transrektale Ultraschalluntersuchung von Nutzen sein.